‘De vleugels van de wetenschap' - een verhaal over fundamenteel onderzoek met levens veranderende impact
5 feb. 2021 11:05
Wat hebben de Nederlandse onderzoeker en Oncode Investigator Rene Bernards (NKI) en de Britse columniste en podcaster Deborah James met elkaar gemeen? Ze zijn beiden op een missie om kanker te bestrijden. Bernards ultieme doel is om zijn onderzoeksresultaten naar de kliniek te vertalen en daarmee impact te hebben op het leven van mensen. James veranderde de diagnose stadium 4 darmkanker in een missie, niet alleen om de ziekte te bestrijden, maar ook om het gesprek erover te veranderen. De twee ontmoetten elkaar in 2018: toen James geen behandelingsopties meer had, was het Bernards innovatieve therapie die haar te hulp schoot. (Bron artikel: Oncode Institute)
'Ik heb het op de een of andere manier in mijn genen, om mijn bevindingen te willen vertalen naar oplossingen in de kliniek', zegt Bernards aan het begin van ons interview. 'Ik vind het meer voldoening geven om dat te doen, dan om in een topblad te publiceren. Begrijp me niet verkeerd, ik vind het leuk om te publiceren. Maar voor mij is dat een bonus. Waar het mij echt om gaat is de kliniek. En als ik me daarop richt, komen de publicaties ook, voegt hij eraan toe.
Bijna negen jaar geleden deden Bernards en zijn collega's bij het NKI een ontdekking die werd gepubliceerd in Nature. Samen hadden ze een 'klinisch mysterie' ontrafeld. Het was bekend dat de BRAF-mutatie bij verschillende vormen van kanker voorkomt, waarvan melanoom de meest voorkomende is. Bij dit type huidkanker is BRAF-inhibitie zeer doeltreffend als eenmalige therapie. Er zijn geneesmiddelen tegen het oncogene BRAF-eiwit ontwikkeld en deze werken. Maar dezelfde mutaties in het BRAF-gen komen ook voor in ongeveer 10% van colorectale kankers en logischerwijs zou men zeggen dat hetzelfde geneesmiddel daar ook voor zou werken. Maar studies toonden aan dat het niet werkte. Helemaal niet zelfs.
Bernards´ lab ging de uitdaging aan om te begrijpen waarom het niet werkte. De vraag was wat er nog meer moest worden geremd naast het oncogene BRAF-eiwit. Het antwoord - dat leidde tot de Nature publicatie in 2012 - was dat een tweede eiwit moest worden geremd, genaamd EGFR. “We hadden het geluk dat remmers van de EGFR al klinisch beschikbaar waren en al waren goedgekeurd voor gebruik bij colorectale kanker", herinnert Bernards zich. “Het was gewoon een kwestie van twee reeds bestaande geneesmiddelen combineren. In combinatie werkten de twee medicijnen bij mensen precies zoals ze bij muizen werkten. Maar het interessante is dat de twee medicijnen afzonderlijk geen enkel effect hadden. Het was echt een geval van min keer min is gelijk aan plus. Dat is een regel die we in de wiskunde kunnen aanvaarden, maar in de kliniek zou het natuurlijk belachelijk lijken dat twee geneesmiddelen die afzonderlijk geen effect hebben, in combinatie een sterk effect zouden hebben. Maar dat was toch wat we zagen", voegt hij eraan toe.
Het team kreeg een duidelijk mechanistisch inzicht in waarom de combinatie zeer effectief werd. “Het is een nieuw proces dat synthetische letaliteit wordt genoemd. Dit betekent dat twee gebeurtenissen die afzonderlijk niet dodelijk zijn, in combinatie dodelijk worden. Twee medicijnen die niet dodelijk zijn, worden plotseling wel dodelijk in een cocktail.”
Het team bewees de doeltreffendheid bij dieren en ging vervolgens samen met clinici met farmaceutische bedrijven praten om hen ervan te overtuigen een klinische 'proof of concept'-studie te doen. Dit leidde uiteindelijk tot de BEACON-studie. Het was deze trial die Deborah James' leven redde.
James ontdekte in december 2016, op 35-jarige leeftijd, dat ze dikke darmkanker in stadium 4 had. Maar niet het gebruikelijke type - ze heeft de zeldzame BRAF-mutatie die in slechts 10% van de gevallen voorkomt. De mutatie maakt het een agressieve vorm van kanker, de vorm die het moeilijkst te behandelen is. Dit type kanker went namelijk snel aan behandelingen en reageert niet op chemo, waardoor er weinig opties overblijven.

Sinds de diagnose vecht James niet alleen tegen de ziekte, maar ook tegen de misvattingen rond het leven met kanker. 'Toen ik de diagnose kreeg, was ik wanhopig op zoek naar verhalen zoals die van mij, maar die waren gewoon niet in de publiciteit. Kanker is nog steeds een taboe. De misvatting is dat je kanker krijgt en dat je er dan aan doodgaat. Erover praten betekent deze perceptie veranderen, en het veranderen in een gesprek over leven met kanker. Daarnaast is het ook een manier om de wetenschap te vieren en te laten zien hoe ver we met de wetenschap zijn gekomen".
Slechts 10% van de mensen met dikke darmkanker met de BRAF-mutatie overleeft vijf jaar of langer. Nu, vijf jaar later, staat Deborah op het punt om bij die kleine minderheid te behoren. In 2018 ontmoette James Bernards. En toen het bergafwaarts leek te gaan, vocht haar oncoloog ervoor dat ze op basis van compassionate grounds deel mocht uitmaken van de BEACON-studie. De medicijncombinatie werkte.
“Ik leef terwijl ik dat niet zou moeten doen”, zei ze onlangs, terwijl ze Bernards bedankte in het Britse tv-programma Lorraine. Bernards leren kennen maakt voor haar 'de cirkel rond'. “Ik denk dat we allemaal moeten weten waarom we doen wat we doen, en onderzoekers moeten er ook aan herinnerd worden. Dat wat ze doen mensen zoals ik kan helpen.” “Clinici zijn dat meer gewend”, zegt Bernards op de vraag hoe hij zich voelt als hij wordt bedankt voor zijn werk. “Maar als basisonderzoeker heb je minder te maken met de levens veranderende effecten die deze diagnostiek en therapie kunnen hebben”, voegt hij eraan toe. “Uiteindelijk moeten we ons realiseren dat dit de reden is waarom we onderzoek doen. We publiceren onderzoek om het leven van kankerpatiënten te verbeteren.”
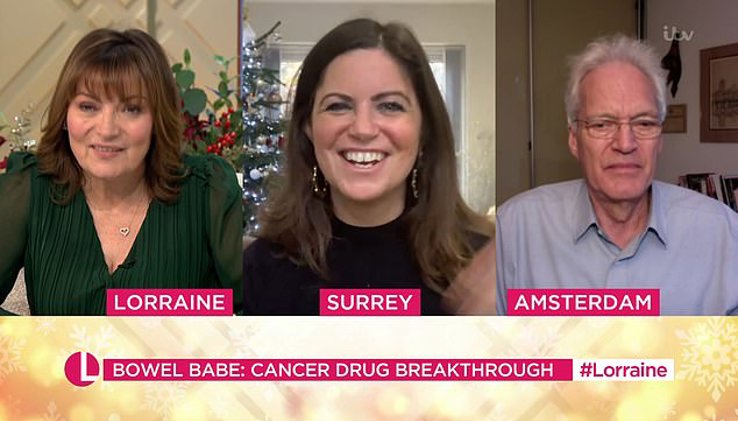
De therapie is nu goedgekeurd als standaardbehandeling in Europa en de Verenigde Staten. Maar het was een lang proces om de goedkeuring te krijgen. “Ik denk dat als de therapie echt effectief is, je na 10 patiënten weet dat het werkt. De rest van het proces is het verkrijgen van de statistische significantie waar de regelgevende instanties om vragen. We publiceerden de preklinische gegevens die suggereerden dat deze geneesmiddelencombinatie zeer actief was in 2012 en binnen twee jaar hadden we een klinische Proof-of-Concept-studie die onomstotelijk aantoonde dat dit een standaardtherapie zou worden. Tóch heeft het nog 6 jaar geduurd voordat we goedkeuring kregen van de regelgevende instanties", zegt Bernards.
Hij ziet hoe het Oncode Institute tegenwoordig helpt om het proces te versnellen. “Nu hebben we het Oncode Clinical Proof-of-Concept fonds (CPoC) en dat helpt enorm, want daarmee kun je een klinische studie snel opstarten zonder afhankelijk te zijn van derden. Dat is altijd een groot knelpunt", zegt hij.
James wordt dit jaar 40 jaar. Ze gaat door met haar strijd tegen de ziekte in de frontlinie: ze schrijft een bekroonde wekelijkse column in The Sun online, voert campagne voor fondsenwerving samen met belangrijke Britse liefdadigheidsinstellingen voor kanker en schrijft en presenteert de bekroonde podcast 'You, Me & the Big C' voor BBC Radio 5 Live. Op Instagram noemt ze zichzelf '@Bowelbabe' en vertelt ze uit eigen ervaring hoe het is om met kanker te leven.
Bernards daarentegen is terug in zijn lab, actief op zoek naar andere effectieve combinaties. “Door mijn base fund financiering van Oncode Institute heb ik een nieuwe en zeer effectieve combinatie voor leverkanker kunnen ontwikkelen, waar ik nu aan werk,” zegt hij. “Omdat ik de fondsen van Oncode kon besteden zoals ik dacht dat het moest, was ik in staat om meer van deze preklinische studies te doen, waarvan ik dacht dat ze patiënten voordeel zouden opleveren”, legt hij uit. “Oncode heeft me op meer dan één manier geholpen. Ze gaven me de vrijheid om de nieuwe klinische vragen op basis van belangrijke onvervulde medische behoeften te onderzoeken, en de CPoC-financiering helpt om onze ontdekkingen snel te vertalen in kleine patiëntenstudies, waarmee we aantonen dat onze ontdekking echt werkt.”
 Nederlands (Nederland)
Nederlands (Nederland)