Eierstokkanker en erfelijkheid
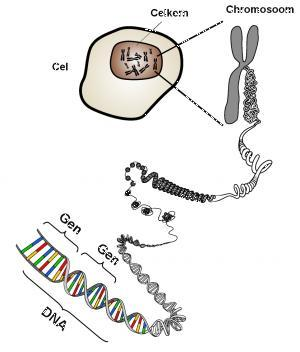
Het menselijk lichaam bestaat uit miljarden cellen. Alle cellen in ons lichaam hebben een kern. De kernen van deze cellen bevatten chromosomen, de dragers van ons erfelijk materiaal. Chromosomen liggen in paren in de kern van de cel. Van elk chromosomenpaar komt er één van vader en één van moeder. Erfelijke informatie is dus altijd dubbel aanwezig.
Het erfelijk materiaal ligt opgeslagen op 46 chromosomen, verdeeld over 23 chromosomenparen. Een chromosoom bestaat uit twee strengen DNA (desoxyribonucleïnezuur). Eiwitten zijn belangrijk voor het normaal functioneren van het lichaam. Het stuk DNA, dat de code geeft voor een bepaald eiwit, wordt een ‘gen' genoemd. De mens heeft ongeveer 20.000 genen, die samen alle informatie bevatten die noodzakelijk is voor onze ontwikkeling en voortplanting. Van de meeste genen heeft een mens dus twee exemplaren, één afkomstig van de moeder en één afkomstig van de vader.
Alle cellen in ons lichaam bevatten 46 chromosomen, behalve de geslachtscellen.Bij de vrouw zijn dit de eicellen, bij de man de zaadcellen. De geslachtscellen bevatten 23 chromosomen: één van elk chromosomenpaar. Bij de bevruchting smelt een zaadcel samen met een eicel. Dan komen de 23 chromosomen van een eicel samen met de 23 chromosomen van een zaadcel. Er ontstaat een bevruchte eicel waarin weer 46 chromosomen zitten: 23 chromosomenparen. Dit is de basis waaruit een kind zich ontwikkelt. De wetenschap die de werking van de genen bestudeert en onderzoekt hoe eigenschappen worden overgedragen heet genetica of erfelijkheidsleer.
Wat is een erfelijke aanleg?
In de loop van een mensenleven kunnen veranderingen ontstaan in het DNA. Een ander woord voor zo’n verandering is ´mutatie’. Er ontstaan regelmatig mutaties in het DNA tijdens de normale celdeling. Het DNA moet gekopieerd worden bij elke celdeling en de natuur maakt daarbij spontane ’schrijffouten’. De meeste mutaties worden gelukkig hersteld door een speciaal DNA-reparatiesysteem in de cel.
Soms faalt dat reparatiesysteem en worden de veranderingen niet hersteld. Door een aantal opeenvolgende mutaties in een cel kunnen de eigenschappen van een cel veranderen waardoor de cel ongecontroleerd gaat delen. Zo ontstaat kanker. Mutaties in het DNA kunnen dus de kans op het krijgen van kanker verhogen, maar niet alle mutaties veroorzaken kanker. Het hangt ervan af welk deel van het DNA is veranderd.
Soms ontstaat een DNA-verandering die niet gerepareerd wordt door het DNA-reparatiesysteem. Wanneer deze DNA-verandering in een eicel van de moeder of in een zaadcel van de vader zit, kan deze DNA-verandering ook aan het nageslacht worden doorgegeven. Dit heet een kiembaanmutatie en deze mutatie is erfelijk. Deze mutatie zal in alle cellen van het kind aanwezig zijn.
De kans om de mutatie door te geven aan het nageslacht is 50%.
Dit betekent dat ieder kind 50% kans heeft om deze mutatie te hebben, maar ook 50% kans heeft om de mutatie niet te hebben. Meer informatie.
Wat betekent een erfelijke aanleg voor kanker?
Een kiembaanmutatie hoeft niet altijd tot ziekte te leiden. Dit hangt af van het gen waarin deze mutatie is ontstaan. Wanneer deze mutatie aanwezig is in een gen dat bijvoorbeeld een belangrijke rol speelt bij het repareren van DNA-fouten, dan kunnen nieuwe DNA-veranderingen minder goed worden gerepareerd en heeft iemand in de loop van het leven een verhoogd risico op het ontstaan van kanker. In dat geval zeggen we dat iemand een drager is van een erfelijke aanleg voor kanker.
Wat is het verschil tussen erfelijke (kiembaan) en niet-erfelijke (somatische) mutaties?
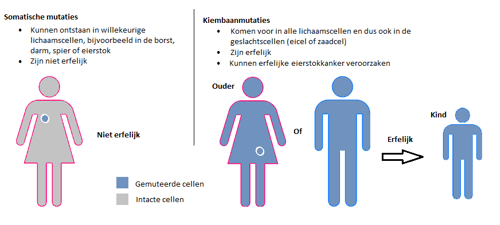
Een kiembaanmutatie is een mutatie die bij de geboorte al aanwezig is, en die in alle lichaamscellen van een persoon aanwezig is. Een kiembaanmutatie kan daarom via de geslachtscellen doorgegeven worden aan het nageslacht en is daarom een erfelijke mutatie.
Er zijn ook mutaties die in de loop van het leven kunnen ontstaan. Deze mutaties die ontstaan, door bijvoorbeeld fouten tijdens de normale celdeling of invloeden van buitenaf, worden ‘somatische’ mutaties genoemd. Deze mutaties zitten alleen in de beschadigde lichaamscellen en komen niet voor in de geslachtscellen (ei- of zaadcellen). Somatische mutaties kunnen dus niet worden doorgegeven aan een volgende generatie en deze mutaties zijn dus niet erfelijk.
Erfelijke of familiaire aanleg
Soms komt eierstokkanker bij meerdere vrouwen in een familie voor, maar wordt er geen erfelijke aanleg aangetoond. In dat geval spreekt men van ´familiaire eierstokkanker´. Lees hieronder meer over het onderscheid tussen familiaire en erfelijke eierstokkanker.
Welke erfelijke vormen van eierstokkanker kennen we?
Erfelijke of familiaire aanleg
Bij de meeste vrouwen met eierstokkanker is er geen sprake van een erfelijke aanleg. Bij 10-15% van de patiënten is dat wel het geval. De meest voorkomende erfelijke aanleg voor eierstokkanker is dragerschap van een mutatie in het BRCA1 of BRCA2 gen.
Vrouwen die drager zijn van een erfelijke BRCA1- of BRCA2-mutatie hebben naast een verhoogde kans op eierstokkanker, ook een verhoogde kans op borstkanker. In sommige gevallen is een mutatie in de genen RAD51C, RAD51D of BRIP1 de oorzaak van het ontstaan van eierstokkanker.
Bij een mutatie in deze genen is er een matig verhoogd risico op eierstokkanker. Maar eierstokkanker kan ook voorkomen bij vrouwen die drager zijn van een erfelijke aanleg voor dikkedarmkanker (het Lynch-syndroom) en bij een aantal andere zeer zeldzame erfelijke vormen van kanker.
Soms komt eierstokkanker bij meerdere vrouwen in een familie voor, maar wordt er geen erfelijke aanleg aangetoond. In dat geval spreekt men van ´familiaire eierstokkanker´. Dit betekent dat er wel aanwijzingen zijn voor een erfelijke aanleg (het komt in de familie voor), maar dat een erfelijke aanleg niet aangetoond of bewezen is.
Erfelijke aanleg voor eierstokkanker
Zoals genoemd is de meest voorkomende erfelijke aanleg voor eierstokkanker dragerschap van een mutatie in het BRCA1- of BRCA2 gen. De kans voor een willekeurige vrouw met eierstokkanker om drager te zijn van een erfelijke BRCA1- of BRCA2-mutatie is ongeveer 10%. Dit is relatief hoog, en daarom is er voor iedere vrouw met eierstokkanker reden voor DNA-onderzoek.
De kans om draagster te zijn van een mutatie in RAD51C, RAD51D, BRIP1 of één van de Lynch syndroom genen is veel lager, circa 2%. Lees meer over erfelijkheidsonderzoek.
Andere aanwijzingen voor een erfelijke aanleg voor borst- en eierstokkanker in de familie:
- Eierstokkanker op relatief jonge leeftijd (voor het 50e jaar)
- Eierstokkanker en/of borstkanker bij meerdere vrouwen in de familie
- Zowel eierstokkanker als borstkanker bij dezelfde vrouw
- Borstkanker in beide borsten (gelijktijdig of met enige tijd er tussen)
- Borstkanker bij een mannelijk familielid
Eierstokkanker bij het Lynch-syndroom
Het Lynch-syndroom is de meest voorkomende erfelijke oorzaak van dikkedarmkanker. Naast een sterk verhoogde kans op dikkedarmkanker is er met name een verhoogde kans op baarmoederkanker. Er is ook een licht verhoogde kans op enkele andere vormen van kanker waaronder eierstokkanker.
Andere vormen van erfelijke eierstokkanker
Eierstokkanker kan voorkomen bij een aantal andere zeer zeldzame erfelijke vormen van kanker. Vaak staan andere soorten kanker en/of ziekten in deze families op de voorgrond. Naar deze aandoeningen wordt alleen onderzoek gedaan, als hier duidelijke aanwijzingen voor zijn bij u of in uw familie. Daarom wordt bij het opmaken van de stamboom ook gevraagd naar andere vormen van kanker en andere ziekten die bij u en/of in uw familie voorkomen.
Wat is het verschil tussen erfelijke of familiaire aanleg voor eierstokkanker?

Er zijn richtlijnen geschreven over de adviezen voor periodieke controles en eventuele preventieve operaties voor dragers van een erfelijke aanleg. Lees meer over preventieve operaties.
Men spreekt van een familiaire aanleg wanneer eierstokkanker voorkomt bij meerdere personen in een familie, maar er bij het DNA-onderzoek geen erfelijke aanleg is aangetoond of wanneer nog geen DNA-onderzoek verricht is.
De klinisch geneticus schat het risico op eierstokkanker voor gezonde vrouwen in deze families in op basis van onderzoek in vergelijkbare families. De hoogte van het risico wordt met name bepaald door het aantal vrouwen in de familie dat eierstokkanker heeft gehad en door de mate van verwantschap tussen deze vrouwen. Dus een moeder met eierstokkanker geeft een hoger risico dan een nicht met eierstokkanker. Meestal is het risico op eierstokkanker voor gezonde vrouwen in deze families lager dan voor draagsters van een genmutatie.
Meer weten?
Wilt u meer weten over erfelijkheid? Bezoek dan onderstaande website:
 en
en
 English
English